Kemik İliği Nakli Nedir? Kemik İliği Nakli Neden ve Nasıl Yapılır?
Kemik iliği nakli kanserler veya bağışıklık sistemi sorunları gibi ciddi hastalıkların tedavisinde önemli bir rol oynar. İlk olarak hastaya kemik iliği hücrelerini yok eden yüksek doz kemoterapi veya radyoterapi uygulanır. Daha sonra donörden alınan hematopoietik kök hücreler merkezi venöz kateter aracılığıyla hastaya aktarılır. Bu hücreler kemik iliğine giderek sağlıklı kan hücrelerinin üretimine başlar. Ancak işlem enfeksiyon ve greft-versus-host hastalığı gibi riskler taşıdığından uzun süreli hastane bakımı gerektirir. Böylece iyileşme süreci titizlikle izlenmesi gereken bir aşamaya girer.

Doç. Dr. Mahmut Bakır Koyuncu
Mersin doğumlu, YKAL mezunu. 2011 yılında Hacettepe Üniversitesi Tıp Fakültesinden mezun olmuştur. İç Hastalıkları anadal ve Hematoloji yandal eğitimlerini Mersin Üniversitesi Tıp Fakültesinde tamamlamıştır. 2008 yılında MD Anderson Cancer Center’da moleküler biyoloji ve genetik alanında çalışmış, 2020 yılında New York Presbyterian Hospital’da kemik iliği nakli ve hücresel tedaviler ünitesinde çalışma imkanı bulmuştur. Türkiye’ye döndükten sonra sırasıyla Mersin Şehir Hastanesi ve Adana Şehir Eğitim ve Araştırma Hastanesinde çalışmıştır. 2022’de Hematoloji alanında Doçent Doktor unvanı almıştır. Temmuz 2023’ten beri Mersin Medical Park Hastanesinde çalışmaktadır.
Kemik İliği Nakli Nedir ve Nasıl Çalışır?
Kemik iliği nakli hasarlı kemik iliğinin sağlıklı kök hücrelerle değiştirilmesiyle kan hücresi üretimini yeniden başlatmayı hedefler. Öncelikle hastaya kemoterapi veya radyoterapi uygulanarak hastalıklı hücreler yok edilir ve bağışıklık sistemi baskılanır. Ardından sağlıklı kök hücreler merkezi bir venöz kateter yoluyla hastaya verilir. Bu hücreler kemik iliğine giderek yeni kan hücreleri üretmeye başlar. Engraftman olarak adlandırılan bu süreç genellikle iki ila dört hafta sürebilir. Sürecin sonunda hastalar potansiyel komplikasyonlar açısından yakından izlenir. Naklin başarısı birçok farklı faktöre bağlı olarak değişiklik gösterebilir.
Farklı Kemik İliği Nakli Türleri Nelerdir?
Kemik iliği nakli otolog ve allojenik olmak üzere iki ana türde gerçekleştirilir. Her iki nakil türü de farklı tedavi yöntemleri ve riskler sunar. Otolog nakil hastanın kendi kök hücrelerinin toplanıp saklanmasını içerir. Daha sonra bu kök hücreler yüksek doz kemoterapi veya radyasyon sonrasında hastaya geri verilir. Böylece kan ve bağışıklık sistemi yeniden inşa edilir. Bu yöntemde bağışıklık reddi riski düşüktür ancak kanserin tekrarlama olasılığı bir endişe kaynağıdır.
Allojenik nakil ise bir donörden kök hücrelerin alınmasını gerektirir. Bu donör genellikle hastanın HLA antijenleri ile uyumlu bir yakınıdır. Bu tür nakil agresif kanserlerin tedavisinde kullanılır ve donörün bağışıklık hücrelerinin kalan kanser hücrelerine saldırma yeteneği nedeniyle güçlü bir graft-versus-tümör etkisi sağlar. Bununla birlikte graft-versus-host hastalığı gibi ciddi komplikasyon riski taşır.
- Otolog nakiller şu durumlarda kullanılır:
- Lösemi ve lenfoma gibi kanserlerde özellikle remisyon dönemlerinde.
Multipl miyelom veya multipl skleroz gibi otoimmün hastalıklarda.
- Allojenik nakiller ise şu durumlarda tercih edilir:
- Akut lösemilerde bağışıklık sisteminin kanserle savaşması gerektiğinde.
Kemik iliği hastalık nedeniyle işlevsiz olduğunda ya da yok edildiğinde.
*En iyi şekilde geri dönüş yapabilmemiz için tüm alanları doldurmanızı öneririz.
Kimler Kemik İliği Nakline İhtiyaç Duyar?
Kemik iliği nakli bazı hastalar için hayati önem taşır. Bu tedavi yöntemi vücudun sağlıklı kan hücreleri üretemediği çeşitli durumlarda gereklidir. İlk olarak kan kanserleri arasında yer alan lösemi hastalarında kemik iliği nakli kritik bir rol oynar. Akut miyeloid lösemi (AML) ve akut lenfoblastik lösemi (ALL) gibi agresif lösemi türlerinde kemoterapinin etkisiz kaldığı ya da hastalığın tekrarladığı durumlarda nakil önerilir. Kronik lösemilerde de özellikle kronik miyeloid lösemide (KML) hedefe yönelik tedavilerin başarısız olduğu ileri evrelerde nakil gerekli hale gelebilir.
Ayrıca lenfoma hastalarında kemik iliği nakli sıkça uygulanır. Hem Hodgkin hem de Hodgkin dışı lenfoma türlerinde standart tedavilere yanıt alınamadığında veya hastalık tekrarladığında nakil devreye girer. Bu işlem yoğun tedavi sonrasında sağlıklı kan hücrelerinin üretimini desteklemek için yapılır.
Multipl myelom hastaları da otolog kök hücre nakli ile tedavi edilebilir. Her ne kadar multipl myelom nakille tamamen tedavi edilemese de bu yöntem remisyon sürecini uzatabilir.
Diğer yandan aplastik anemi ve bazı genetik bozukluklar da nakil gerektiren durumlardandır.
- Aplastik anemi: Yeterli kan hücresi üretilemeyen bu durumda donörden alınan sağlıklı hücreler ile nakil yapılır.
- Genetik bozukluklar: Orak hücreli anemi, talasemi, SCID ve Wiskott-Aldrich sendromu nakil ile tedavi edilebilir.
- Kemik iliği yetmezliği sendromları: Fanconi anemisi ve miyelodisplastik sendromlar da nakil ile tedavi edilebilen durumlardır.
Allojenik Kemik İliği Naklinde Uygun Donör Nasıl Seçilir?
Allojenik kemik iliği naklinde uygun bir donör seçimi başarı şansını artırmak ve komplikasyonları en aza indirmek için büyük bir özen gerektirir. İlk olarak donör seçimi sürecinde en kritik faktör HLA uyumudur. HLA vücutta bağışıklık sisteminin dokuları tanımasına yardımcı olan proteinlerden oluşur. Bu yüzden HLA yapısının donör ve alıcı arasında olabildiğince uyumlu olması nakil başarısı için önemlidir. HLA uyumu ne kadar yakınsa greft-versus-host hastalığı (GVHD) gibi komplikasyonların gelişme riski o kadar azalır.
En uygun donör genellikle alıcının kardeşidir çünkü kardeşlerin HLA haplotipini paylaşma olasılığı yüksektir. Bu nedenle tam eşleşen kardeş donörler komplikasyon risklerini azaltır ve genel başarı oranlarını artırır. Uygun bir kardeş donör bulunamazsa akraba olmayan bir donör arama süreci başlar. Küresel donör kayıtları taranarak en uygun eşleşme bulunmaya çalışılır. İdeal olarak 8/8 HLA uyumu tercih edilir ancak 7/8 gibi daha düşük uyum durumlarında da nakil yapılabilir.
Bazı durumlarda uygun bir donör bulunamadığında umbilikal kordon kanı bir alternatif olarak kullanılabilir. Kordon kanı daha yüksek HLA uyumsuzluğuna rağmen genellikle daha düşük GVHD riski ile tercih edilebilir. Bununla birlikte kordon kanı hücre sayısının az olması nedeniyle alıcıda daha yavaş hücre tutunması görülebilir.
Son olarak haploidentik donörler de seçenekler arasındadır. Bu donörler genellikle aile üyelerinden seçilir ve alıcı ile HLA alellerinin sadece yarısını paylaşırlar. Günümüzde nakil sonrası tedavi yöntemlerinin gelişmesi haploidentik nakilleri daha güvenli hale getirmiştir. Bu yöntem tam eşleşen bir donör bulunamadığında güvenilir bir seçenek olarak değerlendirilebilir.
Donör kaynakları:
- Eşleşen kardeş donörler
- Akraba olmayan donörler
- Umbilikal kordon kanı
- Haploidentik donörler
Detaylı bilgi ve randevu için iletişime geçin!
Kemik İliği Nakli Nasıl Yapılır?
Kemik iliği nakli çeşitli aşamalardan oluşan karmaşık bir süreçtir. İlk olarak nakilden önce hem hasta hem de donör detaylı tıbbi testlerden geçirilir. Bu aşama uyumun sağlanması ve olası risklerin önceden belirlenmesi açısından oldukça önemlidir. Ardından kök hücrelerin toplanması işlemine geçilir.
Kök hücrelerin toplanması iki farklı yöntemle gerçekleştirilir:
- Periferik Kan Kök Hücre Toplama (PBSC): Donör kök hücrelerin kan dolaşımına geçmesini sağlayan ilaçlar alır. Aferez cihazı yardımıyla donörün kanından kök hücreler toplanır.
- Kemik İliği Hasadı: Eğer PBSC mümkün değilse kök hücreler genel anestezi altında kalça kemiğinden alınır.
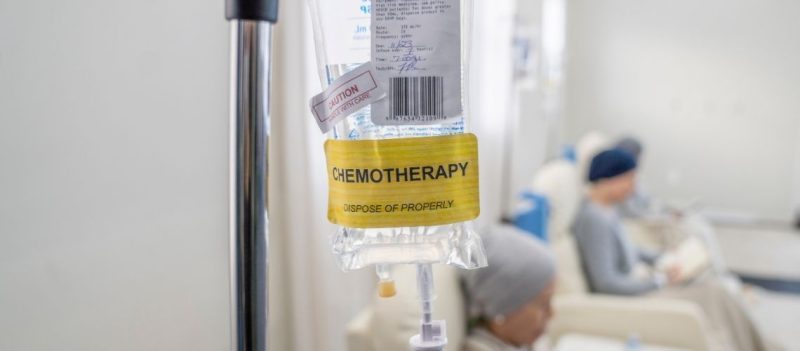
Bu süreçlerden sonra hasta yüksek doz kemoterapi ve/veya radyasyon tedavisi alır. Bu aşama miyeloblatif koşullandırma olarak adlandırılır ve hastanın mevcut kemik iliğinin yok edilmesini amaçlar. Ayrıca bu tedavi bağışıklık sistemini baskılayarak nakledilen kök hücrelerin vücutta tutunmasına yardımcı olur.
Nakil günü geldiğinde hazırlanan kök hücreler merkezi bir venöz kateter aracılığıyla hastaya verilir. Bu işlem cerrahi olmayan bir nakil olup kan transfüzyonuna benzer bir yöntemle gerçekleştirilir. Kök hücreler daha sonra kemik iliğine göç eder ve burada yerleşip sağlıklı kan hücrelerinin üretimine başlar. Tüm süreç dikkatle izlenir ve hastanın iyileşme süreci başlar.
Kemik İliği Nakli Sonrası İyileşme Ne Kadar Sürer?
Kemik iliği nakli sonrası iyileşme süreci birkaç aşamadan oluşur ve genellikle uzun bir zaman alır. Hastanede kalış süresi yaklaşık 4-6 hafta arasında değişiklik gösterir. Bu süre zarfında hastalar yüksek doz kemoterapi ve bazı durumlarda radyoterapi alarak nakil sürecine hazırlanır. Kök hücrelerin nakledilmesinden sonra hastalar, enfeksiyonlar, organ hasarları ve greft-versus-host hastalığı gibi komplikasyonlar açısından sıkı bir şekilde takip edilirler.
Kritik bir iyileşme adımı olan tutunma nakil sonrası 10-20 gün içinde gerçekleşir. İlk olarak nötrofillerin ardından trombositlerin tutunması gözlemlenir. Nötrofil tutunması genellikle 2-3 hafta içinde gerçekleşirken trombosit tutunması bu süreci kısa bir süre sonra takip eder. Kök hücrelerin yeni kan hücreleri üretmeye başlamasıyla hastanın kan değerleri düzenli olarak izlenir. Doktorlar bu süreçte hücre üretimini artırmak için ilaç tedavileri uygulayabilirler.
Bağışıklık sisteminin tamamen yeniden yapılandırılması ise uzun zaman alır.
- Erken evrede nötrofil iyileşmesi gözlemlense de bağışıklık sisteminin tam anlamıyla düzelmesi birkaç ay ile bir yıl arasında sürebilir.
- Tam lenfosit iyileşmesi özellikle T ve B hücrelerinin yeniden yapılandırılması uzun zaman alır.
- Allojenik nakil hastaları bağışıklık sistemini daha yavaş yeniden kazanabilir özellikle de greft-versus-host hastalığı yaşanırsa.
Son olarak hastalar hastaneden çıktıktan sonra da düzenli doktor kontrollerine gitmek zorundadır. İyileşme süreci tam anlamıyla bir yıl veya daha fazla sürebilir.
Kemik İliği Naklinin Olası Riskleri ve Komplikasyonları Nelerdir?
Kemik iliği nakli ciddi riskler ve komplikasyonlar içerebilir. Bu komplikasyonlardan biri Greft-Versus-Host hastalığıdır (GVHD). GVHD donörden alınan bağışıklık hücrelerinin alıcının dokularına saldırdığı bir durumdur. Akut formu genellikle ilk 90 gün içinde ortaya çıkar ve cilt karaciğer ile gastrointestinal sistemi etkiler. Ayrıca kızarıklık mide bulantısı ve ishal gibi semptomlarla kendini gösterir. Kronik GVHD ise uzun vadeli komplikasyonlara yol açarak akciğer karaciğer ve göz gibi organları etkileyebilir.
Bir diğer önemli komplikasyon enfeksiyonlardır. Nakil sonrasında uygulanan yoğun bağışıklık baskılayıcı tedavi hastaları bakteriyel, viral ve fungal enfeksiyonlara karşı savunmasız hale getirir. Özellikle ilk aylarda risk yüksektir. Bağışıklık sistemi iki yıla kadar tam olarak iyileşmeyebilir. Bu durumu yönetmek için hastalara profilaktik tedaviler uygulanır ve enfeksiyon riski azaltılmaya çalışılır.
Kemik iliği nakli ayrıca organ komplikasyonlarına yol açabilir. Karaciğer, akciğerler ve kalpte ciddi sorunlar gelişebilir. Karaciğerin küçük damarlarının tıkanması sonucu oluşan hepatik veno-okluzif hastalık (VOD) karaciğer yetmezliği, sarılık ve karın ağrısına neden olabilir. Akciğerlerde bronşiolit obliterans gibi durumlar ise kronik GVHD ile ilişkili olarak gelişebilir. Bu durum nefes darlığı ve öksürük gibi solunum problemlerine yol açar.
- Greft-Versus-Host Hastalığı (GVHD): Akut ve kronik formlar ile vücutta çeşitli organları etkileyen bir bağışıklık reaksiyonudur.
- Enfeksiyonlar: Bağışıklık sistemini baskılayan tedaviler sonucunda bakteriyel, viral ve fungal enfeksiyonlara karşı savunmasızlık.
- Organ Komplikasyonları: Karaciğer, akciğer ve kalpte komplikasyonlar, VOD, bronşiolit obliterans ve kalp yetmezliği gibi sorunlara yol açar.
- Greft Yetmezliği: Nakil sonrası greftin kemik iliğine tutunamaması durumunda kan hücresi üretimi yetersiz kalabilir.
Sıkça Sorulan Sorular
Kemik iliği nakli hangi hastalıklar için bir tedavi seçeneğidir?
Kemik iliği nakli, lösemi, lenfoma ve multipl miyelom gibi hematolojik kanserler; aplastik anemi ve orak hücre hastalığı gibi malign olmayan kan hastalıkları; bazı kalıtsal metabolik bozukluklar ve otoimmün hastalıklar için bir tedavi seçeneğidir. 2021 yılında ABD’de 5.073 donörle yapılan ve 4.276 akraba donörlü kemik iliği ve kordon kanı nakli gerçekleştirilmiştir. Küresel olarak, her 10 milyon kişide nakil oranları; Kuzey Amerika’da 560,8, Avrupa’da 438,5, Latin Amerika’da 76,7, Güneydoğu Asya/Batı Pasifik’te 53,6 ve Afrika/Doğu Akdeniz’de 27,8 olarak değişmektedir. Bu istatistikler, kemik iliği naklinin farklı bölgelerde ve tıbbi durumlarda geniş bir uygulama alanına sahip olduğunu göstermektedir.
Uygun donör nasıl bulunur ve süreç nasıldır?
Uygun bir kemik iliği donörü, alıcı ile donör arasında insan lökosit antijenleri (HLA) uyumuna göre belirlenir ve kardeşlerin %25 oranında eşleşme olasılığı vardır. Hastaların yaklaşık %30’u uygun donörü aile içinde bulabilirken, %70’i kayıtlı yabancı donörlere ihtiyaç duyar. ABD’de donör kayıt sisteminde 9,5 milyondan fazla potansiyel donör ve 270.000’den fazla kord kanı birimi bulunmaktadır. Ancak donör bulunabilirliği etnik gruplara göre değişir; Örneğin Beyaz hastalar %75 oranında eşleşme bulabilirken, Afrikalı-Amerikalı hastalarda bu oran yaklaşık %15’tir. Kemik iliği nakli süreci, hastalıklı iliği yok etmek için uygulanan şartlandırma tedavisini (kemoterapi ve/veya radyasyon) ve ardından donörden alınan sağlıklı kök hücrelerin infüzyonunu içerir. 2021 yılında ABD’de 5.073 yabancı donörle ve 4.276 aile içi donörle yapılan kemik iliği ve kord kanı nakli gerçekleştirilmiştir. Hayatta kalma oranları hastalığın türüne ve donör eşleşmesine göre değişiklik gösterir; Örneğin kötü huylu olmayan hastalıklarda, eşleşen kardeş donörle %70-90 arasında, yabancı donörle %36-65 arasında değişen oranlarda hayatta kalma olasılığı vardır. Gelişen eşleştirme teknikleri ve nakil sonrası bakım, sonuçları önemli ölçüde iyileştirmiştir.
Nakil sonrası iyileşme süreci ve takip nasıl olmalıdır?
Kemik iliği nakli sonrası iyileşme ve takip süreci, enfeksiyonlar, graft-versus-host hastalığı (GVHD) ve organ disfonksiyonları gibi komplikasyonların yakından izlenmesini gerektirir. Nakil sonrası uzun süre hayatta kalanların %40’ında, nakilden sonraki 15 yıl içinde ciddi veya yaşamı tehdit eden kronik sağlık sorunları ortaya çıkar. Kardiyovasküler sağlık, endokrin fonksiyonları ve ikincil kanserler için düzenli değerlendirmeler hayati önem taşır. İzleme protokolleri, bireysel risk faktörlerine göre şekillendirilir ve geç etkilerin erken teşhisi ile yönetilmesini hedefler. 1981 ile 2014 arasında otolog nakil yapılan hastaların ortalama yaşam beklentisi genel nüfusa göre yedi yıl daha kısa bulunmuştur. Yapılandırılmış bir takip programına dahil olmak, komplikasyonların erken tespitini ve uzun vadeli sonuçların iyileştirilmesini sağlar.
Graft-versus-host hastalığı nedir ve nasıl yönetilir?
Graft-versus-host hastalığı (GVHD), allojenik hematopoietik kök hücre nakli (allo-HSCT) sonrası ortaya çıkan ve donör bağışıklık hücrelerinin alıcının dokularına saldırdığı önemli bir komplikasyondur. Akut GVHD genellikle nakil sonrası ilk 100 gün içinde cilt, karaciğer ve gastrointestinal sistemi etkilerken, kronik GVHD daha sonra ortaya çıkar ve otoimmün hastalıklara benzer şekilde birden fazla organı etkileyebilir. Kronik GVHD görülme oranı, GVHD profilaksi rejimleri ve donör greft kaynaklarına bağlı olarak allo-HSCT alıcılarının %30 ila %50’sinde değişiklik gösterir. Yönetim stratejileri, kalsinörin inhibitörleri ile metotreksat veya mikofenolat mofetilin kombinasyonu gibi immünosupresif ajanların profilaktik olarak uygulanmasını içerir. GVHD tedavisinde birinci basamak genellikle sistemik kortikosteroidlerdir, ancak uzun süreli kullanım yan etkilere ve enfeksiyon riskinin artmasına neden olabilir. Kortikosteroidlerin etkisiz kaldığı durumlarda, ibrutinib veya ekstrakorporeal fotoferez gibi ek immünosupresif tedaviler uygulanabilir. FDA onaylı Niktimvo (axatilimab-csfr) gibi hedefe yönelik tedaviler, daha önce tedaviye yanıt vermeyen kronik GVHD için kullanılmaktadır. Tüm bu müdahalelere rağmen, GVHD allo-HSCT sonrası geç dönem morbidite ve mortalitenin önde gelen nedenlerinden biri olmaya devam etmektedir.
Nakil başarısını artırmak için hangi faktörler önemlidir?
Kemik iliği nakli başarısını etkileyen faktörler arasında hasta yaşı, hastalık durumu, nakil türü ve bağışçı-alıcı genetik uyumu gibi unsurlar bulunur. Örneğin 1990’larda %24,4 olan bir yıllık ölüm oranı, 2013-2016 döneminde %9,5’e düşmüştür. Genç hastalarda başarı oranları genellikle daha yüksektir. Kendi hücreleriyle yapılan otolog nakiller, özellikle multipl miyelom gibi kanser türlerinde 15 yıl sonrası için %62’ye kadar uzun vadeli sağkalım oranları göstermiştir. Ancak otolog nakil yapılan hastalar, genel popülasyona göre ortalama 7 yıl daha az yaşamaktadır. Minimal rezidüel hastalık (MRD) nakil öncesinde negatif olan hastalarda, allojenik nakil sonrası lösemisiz sağkalım oranları %83’e, genel sağkalım oranları ise %92’ye ulaşmaktadır. Kök hücre kaynağı da önemlidir; genellikle çevresel kan kök hücreleri daha sık kullanılırken, kemik iliği akraba donörlerde tercih edilmektedir. Etnik köken, donör bulma şansını etkiler; Örneğin Siyah veya Afrikalı Amerikalı hastaların tam uyumlu donör bulma oranı %29 iken, diğer etnik gruplarda bu oran daha yüksektir.